Spis treści
Co to jest nabłonek paraepidermoidalny?
Nabłonek paraepidermoidalny to specyficzny rodzaj tkanki, który występuje w różnych miejscach ciała, w tym również w przełyku. W dziedzinie medycyny, szczegółowe badania histopatologiczne pozwalają na ocenę jego kondycji. Działania te dostarczają cennych informacji na temat:
- obecności fragmentów tego nabłonka,
- ewentualnych zmian, które mogą się w nim pojawić.
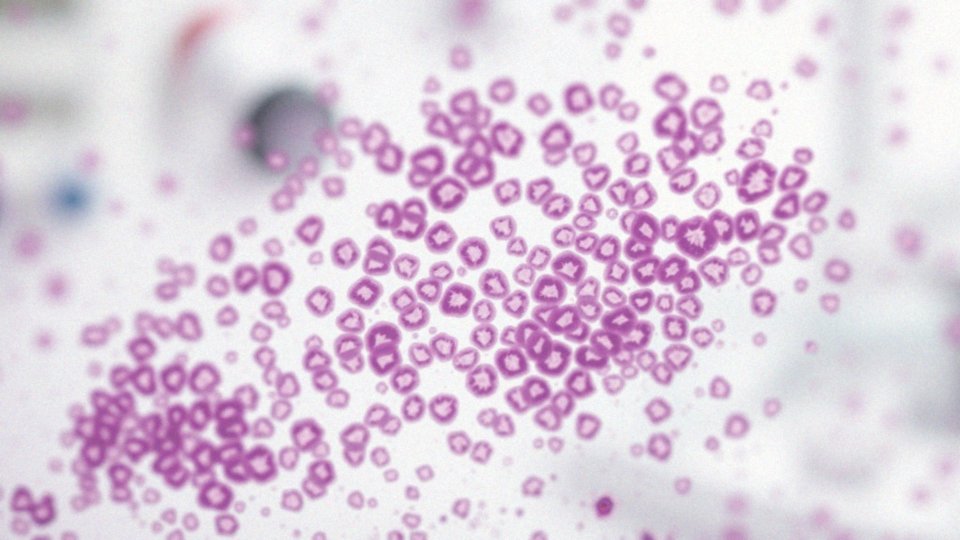
W trakcie badań cytologicznych, wskazana tkanka prezentuje obecność komórek zewnętrznej warstwy, zaliczanych do grupy I według klasyfikacji Papanicolaou. Klasyfikacja ta składa się z pięciu grup (I-V) i jest kluczowa dla analizy ewentualnych zmian w komórkach nabłonka. Badania cytologiczne odgrywają niezwykle istotną rolę, gdyż dostarczają informacji na temat zdrowotności nabłonka paraepidermoidalnego, co może być decydujące dla diagnozowania oraz monitorowania patologicznych zmian.
Zrozumienie funkcji tego nabłonka oraz związanych z nim badań jest kluczowe dla wczesnego rozpoznawania i inicjowania odpowiednich działań w przypadku różnych chorób. Ocena wyników badań histopatologicznych i cytologicznych jest niezbędna do określenia ryzyka wystąpienia dysplazji oraz innych zjawisk patologicznych związanych z tym typem tkanki.
Jakie cechy ma nabłonek paraepidermoidalny?
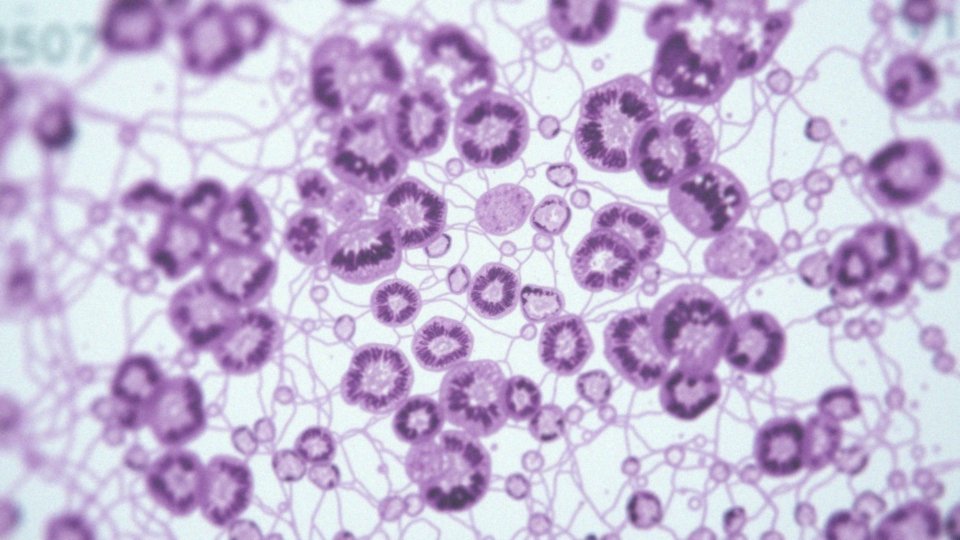
Nabłonek paraepidermoidalny posiada kilka istotnych cech, które mogą sugerować obecność patologii. Najważniejszym z nich jest występowanie dysplazji, czyli nieprawidłowości w strukturze komórek. Szczególnie groźna jest dysplazja dużego stopnia, znana jako CIN3, wskazująca na znaczące zmiany w morfologii.
W trakcie analizy histopatologicznej zwraca się uwagę na cechy, takie jak:
- atypowy wygląd,
- budowa komórek.
Dodatkowo, obecność stanów zapalnych, w tym zapalenia błony śluzowej, ma wpływ na kondycję nabłonka paraepidermoidalnego i może prowadzić do dalszych zmian dysplastycznych. Dlatego odpowiednia ocena tych cech jest niezwykle istotna, gdyż umożliwia wczesne wykrycie patologii i podjęcie właściwych kroków leczniczych. Regularne badania cytologiczne odgrywają kluczową rolę w monitorowaniu stanu nabłonka, co ma ogromne znaczenie dla prewencji nowotworów.
Co to jest dysplazja nabłonka paraepidermoidalnego?
Dysplazja nabłonka paraepidermoidalnego to zaburzenie charakteryzujące się nietypowymi zmianami w strukturze komórek. Wśród jej rodzajów wyróżnia się:
- ogniskową dysplazję, która często powiązana jest z przewlekłym stanem zapalnym,
- chociaż sama w sobie nie jest traktowana jako nowotwór, wymaga starannego nadzoru i czasami interwencji medycznej.
Ogniskowa dysplazja może prowadzić do wystąpienia kolejnych nieprawidłowości, dlatego stanowi istotny temat w diagnostyce oraz leczeniu stanów przedrakowych. Aby właściwie ocenić oraz zidentyfikować te zmiany, niezbędne są regularne badania cytologiczne i histopatologiczne. Wczesne podjęcie działań jest kluczowe, zwłaszcza gdy mamy do czynienia z ryzykownymi zmianami. Zrozumienie mechanizmów związanych z dysplazją jest ważne dla opracowania skutecznych metod terapeutycznych i prewencyjnych. Dzięki temu zwiększamy swoje szanse na efektywne leczenie oraz unikanie poważniejszych problemów zdrowotnych.
Co oznacza dysplazja dużego stopnia w kontekście nabłonka paraepidermoidalnego?
Dysplazja dużego stopnia, zwana także CIN3, to poważne schorzenie, które dotyka nabłonek paraepidermoidalny. Taki wynik badania histopatologicznego sygnalizuje istotne zmiany w tkankach oraz wskazuje na duże ryzyko rozwoju raka szyjki macicy. Dlatego monitorowanie pacjentek i wprowadzanie odpowiednich terapii są niezwykle istotne.
Obecne wytyczne podkreślają, że ocena dysplazji powinna brać pod uwagę:
- ryzyko mikroinwazji,
- badania obrazowe,
- szczegółową analizę kliniczną.
Gdy zostanie zdiagnozowana dysplazja dużego stopnia, ważne jest, aby jak najszybciej wdrożyć działania diagnostyczne i terapeutyczne. Działania te pomagają zminimalizować ryzyko powstania nowotworu. Szybka reakcja w tym przypadku może znacząco wpłynąć na poprawę rokowań pacjentek.
Co to są zmiany dysplastyczne?
Zmiany dysplastyczne to nieprawidłowości w budowie komórek, które mogą występować w różnych formach. Można je spotkać zarówno w łagodnych wersjach, takich jak LGSIL, jak i w poważniejszych przypadkach, jak CIN3, czyli dysplazji wysokiego stopnia. Te zmiany uznawane są za stany przedrakowe, co oznacza, że istnieje potencjalne ryzyko rozwoju nowotworu, choć nie zawsze do tego dochodzi.
Najczęściej są skutkiem infekcji wirusem HPV, który odgrywa kluczową rolę w ich powstawaniu. Dlatego tak istotna jest wczesna identyfikacja tych zmian, co pozwala na skuteczną profilaktykę nowotworów. Regularne badania cytologiczne są niezawodnym sposobem na monitorowanie stanu nabłonka.
Zmiany dysplastyczne klasyfikowane są według:
- stopnia zaawansowania,
- lokalizacji,
- wyboru odpowiedniej strategii terapeutycznej.
Wiedza na temat tych procesów jest kluczowa dla efektywnej profilaktyki i przyszłych terapii.
Jakie są przyczyny i skutki zmian dysplastycznych?

Zmiany dysplastyczne wynikają z nieprawidłowego rozwoju komórek nabłonkowych, zwłaszcza w obrębie nabłonka paraepidermoidalnego. Najważniejszym czynnikiem sprzyjającym ich powstawaniu jest infekcja wirusem brodawczaka ludzkiego (HPV), która w znaczący sposób wpływa na rozwój tych patologii w tkankach. Ryzyko wystąpienia dysplazji rośnie, gdy życie seksualne zaczyna się w młodym wieku, przy dużej liczbie partnerów seksualnych oraz w wyniku palenia tytoniu. Skutki dysplazji mogą być poważne, ponieważ nieprawidłowy rozwój komórek może prowadzić do nowotworu szyjki macicy.
Zmiany dysplastyczne, w szczególności te oceniane jako CIN3, wymagają szczególnej uwagi oraz interwencji medycznej. Odpowiednie działania mogą znacznie zmniejszyć ryzyko rozwoju nowotworu. Regularne badania cytologiczne odgrywają kluczową rolę w wczesnym wykrywaniu tych zmian, co umożliwia szybkie podjęcie skutecznych działań terapeutycznych. Ważne jest także analizowanie lokalizacji oraz stopnia zaawansowania dysplazji. Te informacje są niezbędne do opracowania efektywnej strategii leczenia i profilaktyki.
Każda zmiana w budowie komórek niesie ze sobą ryzyko powikłań zdrowotnych, dlatego monitorowanie stanu nabłonka paraepidermoidalnego ma ogromne znaczenie dla zdrowia kobiet. Ponadto, zwiększenie świadomości na temat tych zmian może przyczynić się do lepszej ochrony zdrowia reprodukcyjnego.
Jakie są różnice między dysplazją a zmianami nowotworowymi?
Zrozumienie różnic między dysplazją a nowotworami jest kluczowe dla oceny problemów zdrowotnych. Dysplazja to nieprawidłowa zmiana komórek, która, chociaż nie jest jeszcze nowotworem, może prowadzić do jego powstania. Ten stan, określany jako przedrakowy, charakteryzuje się obecnością nietypowych komórek. Natomiast zmiany nowotworowe oznaczają rozwój raka złośliwego, który rośnie w sposób niekontrolowany i może atakować pobliskie tkanki.
Zjawisko to często jest wynikiem nagromadzenia mutacji genetycznych, które prowadzą do niepożądanego fenotypu. Przykładem mogą być zmiany, które prowadzą do raka szyjki macicy, zwykle rozwijające się z wcześniejszej dysplazji. Pomimo że zmiany dysplastyczne wymagają uważnego monitorowania, nie każda z nich kończy się rakiem. Cały proces jest dynamiczny; zaawansowana dysplazja może w pewnych sytuacjach przekształcić się w złośliwy nowotwór. Dlatego istotne jest, aby regularnie przeprowadzać badania, co pozwala na wczesne wykrywanie i skuteczniejsze leczenie.
Jakie zmiany są związane z CIN 1 i nabłonkiem paraepidermoidalnym?
Zmiany w nabłonku paraepidermoidalnym związane z CIN 1 to łagodne dysplazje, które często wynikają z zakażenia wirusem HPV. Dysplazja tego rodzaju, określana jako CIN 1, objawia się drobnymi nieprawidłowościami komórkowymi. Histopatologiczne badania mogą ujawniać obecność komórek o nietypowej budowie, co jest kluczowe dla oceny stanu zdrowia pacjentki. Regularne monitorowanie takich zmian jest niezbędne.
Chociaż CIN 1 ma tendencję do samoistnego cofania się, ważne jest przeprowadzanie odpowiednich badań, takich jak kolposkopia. Należy zaznaczyć, że mimo że CIN 1 nie jest stanem przedrakowym, identyfikacja oraz nadzór nad tymi zmianami są niezwykle istotne, gdyż mogą pomóc w uniknięciu poważniejszych dysplazji, takich jak CIN 2 czy CIN 3, które wiążą się z większym ryzykiem nowotworu.
Kluczowe jest także zrozumienie wpływu infekcji HPV na rozwój dysplazji oraz regularne kontrole, które pozwalają na wczesne wykrywanie ewentualnych zagrożeń dotyczących nabłonka paraepidermoidalnego. W sytuacji stwierdzenia CIN 1, edukacja pacjentek odgrywa istotną rolę, zwiększając ich świadomość na temat profilaktyki oraz ryzyk, jakie mogą pojawić się w przypadku zignorowania zmian dysplastycznych.
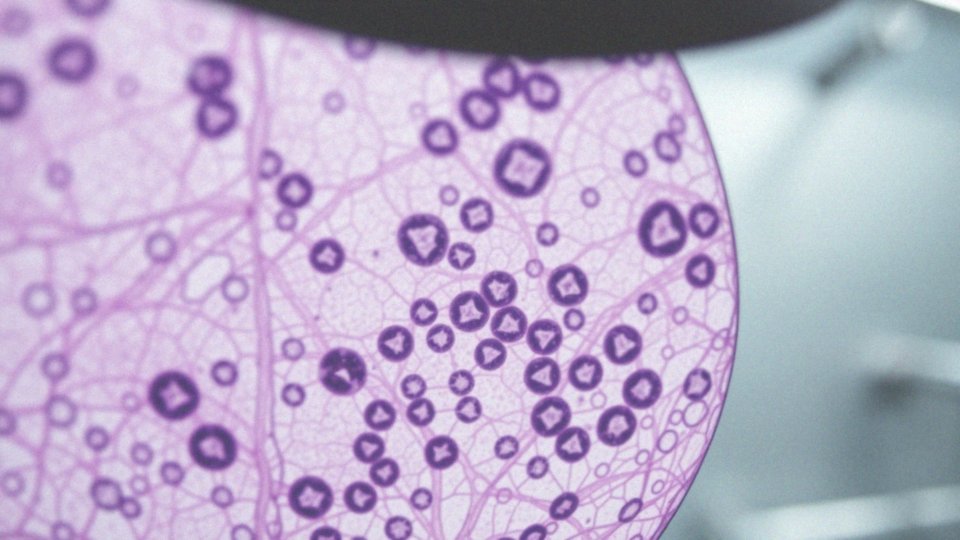
Jak wyglądają fragmenty nabłonka paraepidermoidalnego w badaniach?
Badanie fragmentów nabłonka paraepidermoidalnego w histopatologii koncentruje się głównie na morfologii jąder komórkowych oraz identyfikacji atypii. Istotne jest również zwrócenie uwagi na:
- stany zapalne,
- cechy dysplazji.
Te fragmenty mogą być analizowane z podścieliskiem lub bez, co wpływa na interpretację wyników. W trakcie analizy histopatologicznej ocenia się zarówno kształt, jak i rozmiar jąder komórkowych, a także obecność ewentualnej atypii. Pozytywne wyniki często wskazują na zmiany dysplastyczne, co jest niezbędne dla monitorowania stanu zdrowia pacjentów. Na przykład, przewlekłe stany zapalne, w tym infekcje wirusem HPV, mogą zwiększać ryzyko wystąpienia dysplazji. Wszechstronna ocena mikroskopowa pozwala dostrzegać subtelne zmiany, które są kluczowe w przewidywaniu dalszego rozwoju zdrowia. Dodatkowo, regularne badania histopatologiczne są niezbędne do wczesnego wykrywania potencjalnych problemów i wdrażania odpowiednich terapii.
Jak interpretować wynik badania histopatologicznego?

Analiza wyniku badania histopatologicznego nabłonka paraepidermoidalnego wymaga staranności i wnikliwości. Kluczowe jest, aby zwrócić uwagę na wszelkie zmiany dysplastyczne oraz ich stopień zaawansowania. Rozróżnienie takich kategorii jak:
- CIN 1,
- CIN 2,
- CIN 3.
Jest niezbędne, gdyż każdy z tych poziomów dysplazji ma różne implikacje. Należy także dostrzegać oznaki mikroinwazji oraz inne nieprawidłowości w tkankach, które mogą wskazywać na poważniejsze problemy. Interpretuje się także wyniki w kontekście wcześniejszych badań, takich jak kolposkopia czy cytologia, które dostarczają szerszego obrazu klinicznego. Ważne jest, aby ocena brała pod uwagę:
- morfologię komórek,
- poziom atypii,
- reakcje zapalne.
Te aspekty mają kluczowe znaczenie dla kolejnych kroków w diagnostyce i leczeniu. Na przykład, zidentyfikowanie dysplazji dużego stopnia (CIN 3) znacząco zwiększa ryzyko rozwoju raka szyjki macicy, co wymaga dalszej diagnostyki oraz możliwych interwencji terapeutycznych. Integracja oceny histopatologicznej z całościowym obrazem klinicznym staje się kluczowa, umożliwiając wczesne wykrycie i skuteczną terapię nieprawidłowych zmian. Każde badanie histopatologiczne powinno być analizowane przez doświadczonego specjalistę, który podejmuje decyzje dotyczące przyszłego monitorowania i leczenia pacjentki. Ważne jest, aby opierał się na pełnym zakresie danych diagnostycznych oraz na aktualnym stanie zdrowia pacjentki, co pozwoli na skuteczniejsze podejście do jej leczenia.
Jak wygląda diagnostyka metaplazji jelitowej w odniesieniu do nabłonka paraepidermoidalnego?
Diagnostyka metaplazji jelitowej w kontekście nabłonka paraepidermoidalnego polega na dokładnej ocenie histopatologicznej komórek pobranych podczas endoskopii. Zjawisko to zachodzi, gdy nabłonek przełyku zostaje zastąpiony przez komórki o cechach nabłonka jelitowego. Kluczowym elementem w postawieniu diagnozy jest skrupulatna analiza wycinków, którą powinien zrealizować doświadczony patolog.
W trakcie badania histopatologicznego lekarz zwraca szczególną uwagę na:
- morfologię komórek,
- obecność komórek gruczołowych,
- stopień dysplazji.
Te aspekty mogą sugerować metaplazję oraz ocenić ryzyko rozwoju nowotworów. Wynik analizy powinien zawierać szczegółowe informacje o wszelkich nieprawidłowościach oraz rekomendować dalsze kroki diagnostyczne i terapeutyczne. Dodatkowo, badania kolposkopowe mogą dostarczyć cennych informacji na temat stanu nabłonka paraepidermoidalnego, co zwiększa dokładność diagnozy.
Wczesne rozpoznanie metaplazji jelitowej ma ogromne znaczenie, ponieważ pozwala na wdrożenie skutecznych strategii monitorowania zdrowia pacjenta oraz podejmowanie ewentualnych interwencji medycznych.
Jakie są zalecane metody leczenia przy wykryciu dysplazji nabłonka paraepidermoidalnego?

Leczenie dysplazji nabłonka paraepidermoidalnego jest uzależnione od stopnia zaawansowania zmian. W przypadku dysplazji niskiego stopnia, określanej jako CIN 1, zazwyczaj wystarczy jedynie obserwacja, gdyż zmiany mogą się cofnąć samodzielnie. Natomiast wyższe stopnie dysplazji, takie jak CIN 2 oraz CIN 3, często wymagają intensywniejszych metod terapeutycznych.
- w przypadku dysplazji średniego stopnia (CIN 2) można zastosować różne techniki ablacyjne,
- w przypadku dysplazji wysokiego stopnia (CIN 3) stosuje się również krioterapię, laseroterapię czy pętlę elektryczną (LEEP),
- w sytuacjach znacznych zmian można pomyśleć o konizacji chirurgicznej,
- jeżeli stwierdzony zostanie rak szyjki macicy, zwykle konieczna jest histerektomia,
- po zakończonym leczeniu ważne są regularne badania kontrolne.
Odpowiednie podejście terapeutyczne, dostosowane do stopnia dysplazji, ma ogromne znaczenie dla poprawy prognoz oraz ogólnego zdrowia kobiet.