Spis treści
Co to jest wynik histopatologiczny?
Wynik histopatologiczny to szczegółowy raport z analizy mikroskopowej próbek tkankowych. Najczęściej są one pobierane w trakcie biopsji lub operacji. To badanie uznawane jest za „złoty standard” w diagnostyce wielu schorzeń, w tym nowotworów szyjki macicy. Dzięki niemu uzyskujemy cenne informacje na temat struktury komórek oraz możliwość wykrycia nieprawidłowości, takich jak:
- zmiany przednowotworowe,
- obecność komórek nowotworowych.
Dodatkowo, wynik histopatologiczny może ujawniać dysplazję, co może sugerować ryzyko rozwoju nowotworu w przyszłości. Interpretację tych wyników zawsze wykonuje lekarz, który na ich podstawie podejmuje decyzje dotyczące dalszego leczenia. Z tego powodu właściwe zrozumienie wyników histopatologicznych jest niezwykle ważne dla skutecznej diagnostyki i terapii pacjentów z chorobami nowotworowymi.
Jakie jest znaczenie badania histopatologicznego w diagnostyce raka szyjki macicy?
Badanie histopatologiczne odgrywa kluczową rolę w diagnostyce raka szyjki macicy, pozwalając na identyfikację zarówno zmian przednowotworowych, jak i nowotworów. Umożliwia lekarzom ocenę stopnia zaawansowania dysplazji, takich jak:
- CIN,
- HSIL.
Głównym celem tego badania jest potwierdzenie wystąpienia raka inwazyjnego lub zmian przedinwazyjnych, co staje się szczególnie istotne w przypadku nieprawidłowych wyników cytologicznych. Wyniki histopatologiczne są także niezbędne do oceny granic zdrowych tkanek, co odgrywa ważną rolę przy planowaniu dalszego leczenia po wykonaniu konizacji. Zrozumienie tych granic może dostarczyć cennych informacji na temat skuteczności przeprowadzonego zabiegu, a tym samym wpływać na prognozy dotyczące pacjentki.
Dodatkowo, analiza histopatologiczna może ujawniać niezgodności między wynikami cytologii a wynikami tego badania, co czasami wymaga dalszej diagnostyki, na przykład diagnostyki molekularnej. W ten sposób, badanie histopatologiczne staje się nieodzownym elementem kompleksowej opieki nad pacjentkami oraz skutecznej diagnostyki raka szyjki macicy.
Jak wykonuje się biopsję i pobiera próbki tkanek do badania histopatologicznego?
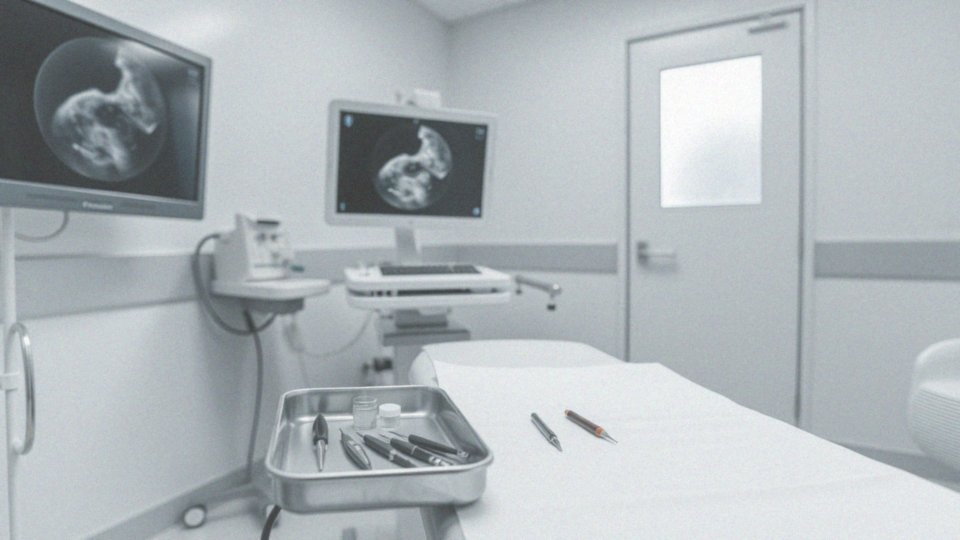
Biopsja stanowi istotny element medycyny, polegający na pobieraniu fragmentów tkanek z tarczy części pochwowej szyjki macicy lub kanału szyjki macicy, aby wykonać badanie histopatologiczne. Zwykle dokonuje się tego w trakcie kolposkopii, podczas której pobierane są próbki z miejsc o nieprawidłowym obrazie, takich jak:
- zbielenie nabłonka po kwasie octowym,
- obecność nietypowych naczyń.
Ważnym atutem tego procesu jest możliwość przeprowadzenia biopsji w znieczuleniu miejscowym, co znacznie zmniejsza dyskomfort pacjentki. W sytuacji, gdy dostęp do tkanek jest trudny, rozważa się alternatywę, jaką jest wyłyżeczkowanie kanału szyjki macicy. Kiedy już próbki zostaną pobrane, umieszcza się je w formalinie, co pozwala na ich długoterminowe przechowywanie oraz przygotowanie do badań histopatologicznych.
Po dostarczeniu materiału do laboratorium, specjaliści analizują próbki za pomocą mikroskopu. Ocena histologicznych cech komórek oraz tkanek jest niezbędna do postawienia trafnej diagnozy. Dlatego też precyzyjne pobranie materiału ma kluczowe znaczenie dla jakości uzyskiwanych wyników analizy. Wczesne wykrycie zmian nowotworowych lub przednowotworowych ma ogromne znaczenie, ponieważ jest fundamentem do podejmowania dalszych decyzji dotyczących leczenia.
Jakie są zmiany HSIL i ich klasyfikacja?
Zmiany HSIL, czyli zmiany wysokiego stopnia w nabłonku płaskim, odgrywają kluczową rolę w diagnostyce raka szyjki macicy. Wskazują na istotne nieprawidłowości w komórkach, co może budzić poważne obawy. Klasyfikacja HSIL jest podzielona na dwie główne grupy:
- CIN 2, czyli neoplazję wewnątrznabłonkową szyjki macicy drugiego stopnia,
- CIN 3, która obrazuje stan zaawansowanej neoplazji wewnątrznabłonkowej w trzecim stopniu.
Wśród tych zmian występuje również CIS, co odpowiada rakowi przedinwazyjnemu. Diagnostyka HSIL opiera się na badaniach cytologicznych, które są następnie potwierdzane histopatologicznie. To potwierdzenie jest niezwykle ważne dla ustalenia obecności HSIL i dalszego kierowania leczenia. Należy również zwrócić uwagę na ryzyko progresji do inwazyjnego raka, co czyni wczesne wykrywanie oraz diagnostykę wyjątkowo istotnymi aspektami. Wykrywanie HSIL podczas badań histopatologicznych dostarcza lekarzom cennych informacji, które są niezbędne do oceny ryzyka i planowania odpowiedniej terapii. Zmiany te mogą z łatwością przejść w stan przedrakowy, co sprawia, że ich identyfikacja ma kluczowe znaczenie dla zdrowia kobiet. Dokładna klasyfikacja, która uwzględnia CIN 2, CIN 3 oraz CIS, pozwala na skuteczne podejście do profilaktyki i leczenia.
Co wykazuje wynik histopatologiczny dotyczący zmian śródnabłonkowych dużego stopnia?
Wynik histopatologiczny dotyczący zmian śródnabłonkowych dużego stopnia (HSIL) ujawnia poważne nieprawidłowości w strukturze komórek nabłonka szyjki macicy. Te zmiany, znane jako dysplazje, niosą ze sobą ryzyko przekształcenia się w raka szyjki macicy, szczególnie w przypadkach klasyfikowanych jako CIN 2 lub CIN 3. Taki wynik wskazuje na obecność zmian przednowotworowych, co jest niezwykle istotne dla dalszego postępowania medycznego.
Analiza histopatologiczna nie tylko bada charakter tych zmian, ale także ich głębokość i rozległość, co ma kluczowe znaczenie podczas planowania terapii, takiej jak konizacja. Ważne jest, aby zidentyfikować obszary o największym nasileniu, ponieważ wpływa to na podejmowanie decyzji terapeutycznych. Zmiany HSIL mogą ograniczać się do nabłonka, ale istnieje również możliwość ich głębszego naciekania, co zwiększa ryzyko rozwoju nowotworów inwazyjnych.
Zrozumienie wyników histopatologicznych jest kluczowe w kontekście wyboru odpowiedniej ścieżki leczenia, co zapewnia skuteczną opiekę nad pacjentką i zapobiega progresji do inwazyjnego raka szyjki macicy. Odpowiednia interpretacja tych wyników prowadzi do lepszej diagnostyki i umożliwia wcześniejsze interwencje terapeutyczne. W rezultacie poprawia się rokowanie oraz ogólny stan zdrowia kobiet. W kontekście zapobiegania nowotworom, adekwatna reakcja na wynik HSIL jest fundamentalna dla prewencji oraz kontrolowania ryzyka nowotworowego.
Jak wynik badania histopatologicznego potwierdza stan przedrakowy?
Wyniki badania histopatologicznego potwierdzają obecność stanu przedrakowego, wskazując na niepokojące zmiany zachodzące w komórkach nabłonka szyjki macicy. W przypadku wysokiego stopnia neoplazji śródnabłonkowej (HSIL), zwłaszcza w kontekście CIN 2 i CIN 3, występują poważne nieprawidłowości. Te abnormalności charakteryzują się niewłaściwym rozwojem komórek, co może prowadzić do problemów z ich różnicowaniem oraz dojrzewaniem.
Histopatologiczne analizy ujawniają strukturalne zmiany, które nasuwają podejrzenia o stan przedrakowy, a taki stan stwarza realne zagrożenie dla zdrowia. Dysplazja jest często wskazaniem do dalszych działań, ponieważ może być kluczowym czynnikiem ryzyka przekształcenia zmian w nowotwór szyjki macicy. Stwierdzenie HSIL w wynikach histopatologicznych staje się podstawą do podjęcia odpowiednich kroków terapeutycznych. Może to obejmować na przykład:
- konizację,
- intensywne monitorowanie pacjentki.
Zrozumienie tych wyników jest kluczowe dla skutecznego planowania dalszego leczenia oraz zapobiegania rozwojowi raka inwazyjnego. Ostatecznie, informacje te mają istotny wpływ na decyzje terapeutyczne, a także na ustalanie strategii dotyczącej leczenia i kontroli stanu zdrowia pacjentki. Te wszystkie działania są niezbędne w walce z nowotworami.
Jakie są następstwa obecności zmian HSIL?
Obecność zmian HSIL, które oznaczają wysokiego stopnia zmiany śródnabłonkowe, wiąże się z poważnym zagrożeniem dla zdrowia kobiet. Nieleczone przypadki mogą prowadzić do raka szyjki macicy, co czyni je wyjątkowo niebezpiecznymi.
Zmiany HSIL mają znacznie większe powiązanie z rakiem inwazyjnym w porównaniu do zmian o niskim stopniu, takich jak LSIL. Gdy diagnoza wskazuje na HSIL, niezbędne są dodatkowe badania. Kolposkopia oraz biopsja są kluczowe w potwierdzaniu obecności nieprawidłowych komórek.
Po uzyskaniu wyników potwierdzających HSIL, istotne staje się podjęcie decyzji dotyczących leczenia. Może ono obejmować różne procedury, takie jak:
- konizacja,
- elektrokonizacja,
- LEEP/LLETZ,
które mają na celu usunięcie zmienionych komórek. Po leczeniu niezwykle ważne jest regularne monitorowanie pacjentek, by wczesne wykrycie ewentualnych nawrotów miało miejsce. Statystyki pokazują, że nawet do 30% pacjentek z HSIL może potrzebować dalszych interwencji, jeśli leczenie nie zostało odpowiednio zaplanowane.
Działania te są niezbędne w prewencji nowotworów. Odpowiednia reakcja na wyniki histopatologiczne związane z HSIL ma kluczowe znaczenie dla zmniejszenia ryzyka rozwoju raka szyjki macicy. Właśnie dlatego edukacja pacjentek oraz wzrost świadomości na temat ryzyka są tak ważne. Zrozumienie konsekwencji obecności HSIL jest kluczowe dla skutecznej profilaktyki oraz leczenia nowotworów.
Jakie metody leczenia są stosowane w przypadku zmian HSIL?
W terapii zmian HSIL stosuje się różnorodne metody, które mają na celu usunięcie zmienionych komórek oraz zapobieżenie rozwojowi raka inwazyjnego. Najczęściej wykorzystywane są trzy techniki:
- konizacja – polegająca na wycięciu stożka nabłonkowego z szyjki macicy,
- elektrokonizacja – w której do usuwania tkanki wykorzystuje się prąd elektryczny,
- procedura LEEP/LLETZ – używająca pętli elektrochirurgicznej do usunięcia zmienionej tkanki.
Wybór odpowiedniej techniki jest uzależniony od wielkości oraz lokalizacji zmian, a także od wieku pacjentki i jej planów dotyczących macierzyństwa. Po przeprowadzeniu leczenia niezwykle istotne jest regularne monitorowanie pacjentek. Dzięki cytologicznym badaniom oraz kolposkopii możliwe jest wczesne wykrycie ewentualnych nawrotów choroby. Z danych statystycznych wynika, że odpowiednia terapia oraz skrupulatny monitoring znacząco zmniejszają ryzyko rozwoju raka szyjki macicy, który może wystąpić w przypadku nieleczonych zmian HSIL.
Kiedy zaleca się diagnostykę molekularną w przypadku HSIL?
Diagnostyka molekularna w przypadku zmian HSIL jest szczególnie zalecana, gdy wyniki histopatologiczne nie potwierdzają poważnych nieprawidłowości, mimo że cytologia wskazuje na HSIL. W takich sytuacjach przeprowadza się dodatkowe analizy, aby wyeliminować potencjalne błędy w interpretacji oraz zidentyfikować inne możliwe schorzenia, które mogły zostać pominięte.
W ramach diagnostyki molekularnej wykonuje się testy na obecność wirusa HPV, który odgrywa kluczową rolę w ryzyku rozwoju raka szyjki macicy. Informacje uzyskane z tych badań są niezwykle cenne, gdyż umożliwiają precyzyjniejsze planowanie kolejnych kroków diagnostycznych i terapeutycznych.
Zrozumienie wyników testu HPV jest istotne dla oceny stanu zdrowia pacjentki oraz podejmowania odpowiednich decyzji w zakresie diagnostyki i leczenia. Właściwe wprowadzenie diagnostyki molekularnej przyczynia się do skuteczniejszego monitorowania zdrowia kobiet i zmniejszenia ryzyka wystąpienia nowotworów szyjki macicy.
Jakie znaczenie ma nieprawidłowy wynik testu DNA HPV?
Nieprawidłowy wynik testu DNA HPV, który identyfikuje wirusa brodawczaka ludzkiego, ma ogromne znaczenie dla zdrowia kobiet. Pozytywny rezultat, zwłaszcza dla typów o wysokim ryzyku onkogennym, takich jak HPV 16 i HPV 18, zwiększa prawdopodobieństwo wystąpienia raka szyjki macicy. W takich przypadkach zaleca się:
- skierowanie pacjentki na kolposkopię,
- biopsję celowaną,
- dalsze monitorowanie i badania.
Warto podkreślić, że nieprawidłowy wynik nie zawsze oznacza diagnozę nowotworu, lecz wskazuje na potrzebę dalszego monitorowania i badań. Regularne kontrole oraz dodatkowe analizy histopatologiczne odgrywają istotną rolę w tym procesie.
Zakażenie HPV często przebiega bezobjawowo, a zmiany nowotworowe mogą rozwijać się przez długi czas. Dlatego tak ważne jest proaktywne podejście do diagnostyki i leczenia. Edukowanie pacjentek na temat wirusa HPV oraz jego związku z rakiem szyjki macicy jest kluczowe w profilaktyce.
Informowanie o wartości regularnych badań cytologicznych oraz testów DNA HPV może znacząco obniżyć ryzyko poważnych chorób. Dodatkowo, szczepienia przeciwko HPV powinny być uwzględniane jako istotny element strategii zapobiegania nowotworom szyjki macicy, ponieważ mogą znacząco ograniczyć częstość zakażeń i związane z nimi zmiany.
Wczesne wykrywanie oraz odpowiednia interwencja medyczna są kluczowe dla skutecznej ochrony zdrowia kobiet i poprawy wyników klinicznych.
Jakie są wyniki i zgodność rozpoznań cytologicznych z histopatologicznymi?
Wyniki badań cytologicznych i histopatologicznych pełnią istotną rolę w diagnozowaniu zmian w szyjce macicy. Ich zgodność dostarcza cennych informacji na temat jakości procesu diagnostycznego. Statystyki wskazują, że w przypadku zmian typu LSIL, zgodność między cytologią a histopatologią wynosi około 80%. Natomiast w sytuacji HSIL ten wskaźnik maleje do około 60%, co może budzić pewne wątpliwości. Takie różnice mają swoje źródło w różnych czynnikach, w tym w błędach podczas pobierania materiału, co wpływa na jakość uzyskiwanych danych.
Cytologia opiera się na analizie powierzchownych komórek, co czasami może prowadzić do przeoczenia nieprawidłowości, które ukazują się dopiero w badaniach histopatologicznych. Kiedy wyniki obu badań nie są zgodne, specjaliści często zalecają dodatkowe analizy, takie jak diagnostykę molekularną, która pozwala na lepsze zrozumienie obecności wirusa HPV oraz innych czynników ryzyka związanego z rozwojem raka.
Zintegrowana analiza wyników obu badań daje lekarzom solidne podstawy do podejmowania bardziej świadomych decyzji o dalszym postępowaniu klinicznym. To doskonale ilustruje, jak ważne jest połączenie tych dwóch metod w celu skutecznej diagnozy i leczenia stanów przednowotworowych oraz nowotworowych szyjki macicy, co ostatecznie wpływa na poprawę zdrowia pacjentek.